糖尿病網膜症
2014年05月21日 掲載
日本では、人口の高齢化とグルメブームに見られる飽食のため糖尿病になる人が急増しています。現在全国で約700万人の方が糖尿病を患っており、特に40歳以上の方の10人に1人は糖尿病といわれます。糖尿病とは、血液の中の糖分(血糖値)が多い状態が続くのを特徴とする病気です。膵臓から分泌されるブドウ糖を代謝する役割をはたすインスリンというホルモンが出なくなり不足する「インスリン依存型」と、出ていてもその作用が十分に働かなくなる「インスリン非依存型」と、大きく分けて2つに分類されま す。「インスリン依存型」は、25歳以下の若年から発症が多く体形もやせ型で発症も急に起こります。治療にはインスリン注射は欠かせません。
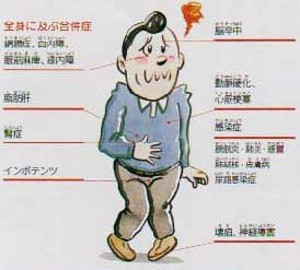
「インスリン非依存型」は40歳以上の発症が多く体形も肥満傾向が強く家族歴がしばしば認められます。発症時期も特定しにくい慢性型です。食事療法や運動療法でコントロール出来ない時のみ、経口血糖降下剤またはインスリンが使用されます。高血糖が長時間続くと全身の臓器の細かい血管が変性し、血液の流れが悪くなりいろいろな障害が起こってきます。糖尿病による合併症は図のようにたくさんありますが、三大合併症といわれるのは網膜・腎・神経障害です。この内、目の網膜の障害である糖尿病網膜症について述べてみましょう。
現在日本で先天性ではなく、人生の中途で目が見えなくなってしまう病気の第1位と2位は、糖尿病網膜症と緑内障と言われています。糖尿病が発症して網膜に変化が現れるのは、5~10年後ですが、もし十分な治療や定期検査を受けずに血糖コントロールが悪いとさらに数年後に重症化してしまい、その段階で全身的な治療を受けても目の合併症は進行してしまい失明してしまうことがあります。やっかいなことは、網膜の周辺の方から変化が進むと、中心部の視力は良いため本人は全く気づかないことが多いことです。また視力が低下しても、メガネが合わないためと思い込んでしまったり、白内障のせいと勝手に決めてしまう方もかなりおられます。全国で毎年3000人もの方が糖尿病網膜症のために失明しています。
糖尿病網膜症はその程度により表1のように3段階 に分類されます。その各々の段階での治療方法は表2に示しました。内科的治療は全身的は血糖コントロールが本疾患の治療のあくまで基本です。そして失明予防にとって極めて大切なことは、前増殖網膜症の段階でレーザー光凝固の時期を的確にとらえて施行することです。平田眼科には、レーザー波長を変化させることの出来る高度な機能が備わったレーザー光凝固機が設置されており、毎月多くの糖尿病網膜症の方に施行しております。光凝固術自体は全く痛みも無く10~15分程度で終了し、外来通院で行われます。すでに網膜症が重症化しており入院手術が必要な場合は、名古屋大学やその他連携病院に紹介入院していただき硝子体手術が必要となります。
糖尿病網膜症を悪化させないためには、次のようなことを守ってください。
- 内科治療を今後も続けること
- タバコは禁煙する
- ヘモグロビンA1Cを一定以下に保つ
- 食事の時間を一定にしまとめ喰いしない
- 眼科における精密眼底検査を以下の目安で必ず続けること
精密眼底検査の目安
| 網膜症の無い人 | 1年に1回 |
| 単純網膜症の人 | 3~6ヶ月に1回 |
| 前増殖網膜症の人 | 1~2ヶ月に1回 |
| 増殖網膜症の人 | 2週間~1ヶ月に1回 |